Как выявить тромбоз глубоких вен и чем его можно лечить?
Содержание:
- Методы лечения тромбофлебита глубоких вен нижних конечностей
- Поверхностный тромбофлебит нижних конечностей
- Тромбофлебит во время беременности
- Причины тромбофлебитов
- Хирургическое лечение тромбоза глубоких вен
- Питание и диета
- Диета при тромбозе вен
- Методы лечения тромбофлебита
- Причины возникновения
- Этиология: причины и условия развития тромбофлебита
Методы лечения тромбофлебита глубоких вен нижних конечностей
Чтобы правильно выбрать, как лечить, необходимо выявить источник дисфункций в организме
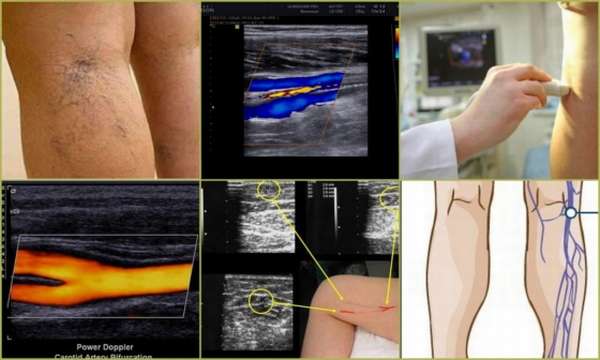
Для тромбофлебита конечностей важно состояние сосудов, степень образования тромба и его дислокация, характер воспаления. Исследования проходят с применение рентгена, узи, дуплексное сканирование, может быть назначено ЭКГ и некоторые другие мероприятия, направленные на изучение точного состояния пациента
Достаточно часто лечение предполагает госпитализацию и прием специальных лекарственных препаратов, проведение медицинских процедур, в ряде случае операционное вмешательство. Есть восстановительные процедуры, когда допускается воспользоваться народными средствами. Это могут быть мази, отвары, чтобы минимизировать посттромбофлебитический синдром. Обязательное условие – диета.
Так как тромб может перейти во флектирующую стадию, когда он начинает передвигаться по сосудам, то в первую очередь предотвращается вероятность этого явления. В особо запущенных случаях проводится операция, предполагающая различные действия, начиная с ликвидации сгустившей массы, перетягивания вен и заканчивая внедрением имплантата.
При своевременном обращении к специалисту избавление от тромбофлебита может пройти с применением следующих мероприятий:
- Прием антикоагулянтов, которые регулируют свертываемость крови.
- Анальгетики или другие препараты, чтобы снять болевой синдром.
- Употребление средств для снятия воспаления, предотвращения новых образований, укрепления сосудов;
- Постоянное узи для контроля расположения и состояния тромба, необходимое для предотвращения его отрыва.
- При необходимости антибиотики.
- Диета. Рацион питания очень важен не только во время основного лечения, но посттромбофлебитический период. Исключение ряда продуктов поможет повысить эффективность всех процедур и предупредить рецидивы. Пренебрегать рекомендациями относительно еды не нужно, так как пища может стать причиной усугубления ситуации. Например, диета исключает жирное мясо, черную смородину, бананы. Приветствуется растительная пища, иногда приправы, в частности имбирь.
- Мази, помогающие снизить отечность, кровеносный застой, воспаление и общий, в том числе болевой, синдром тромбофлебита.
- Физиотерапия, если для нее нет противопоказаний. Иногда допускается использование пиявок, натирание средствами из народной медицины, но все это делается после консультации со специалистом.
- Психологический и физический покой, что обязательно при подозрении на отрыв тромба. При критическом расположении сгустка, его отрыв может спровоцировать любой спазм.
Поверхностный тромбофлебит нижних конечностей
Данное патологическое заболевание характеризуется воспалением стенки поверхностной вены, располагающейся под кожей на глубине двух-трёх сантиметров, обусловленной наличием инфекционного очага и образованием тромба в просвете венозного сосуда. Довольно часто это заболевание относится к осложнению варикоза нижних конечностей.
Поверхностный тромбофлебит нижних конечностей считается полиэтиологическим заболеванием, на процессы образования которого влияет нарушенная целостность стенки вены с присоединением инфекционных агентов. В данном случае эти инфекции могут попадать на венозную стенку из воспалённых окружающих тканей или распространяться по лимфатическим, а также кровеносным сосудам.
Поверхностному тромбофлебиту нижних конечностей способствуют различные хронические воспалительные очаги в организме (пневмонии, туберкулёз, кариес, рожистое воспаление, тонзиллит, грипп). Кроме того, значительную роль в развитии поверхностного тромбофлебита нижних конечностей играют застойные процессы в крови, нарушенный физический и химический состав крови и гиперкоагуляция.
Также имеется несколько предрасполагающих факторов, которые провоцируют развитие тромбофлебита поверхностных вен на нижних конечностях. Среди них можно выделить: инфекционную патологию, поражения травматического характера, операции, злокачественные новообразования, аллергические процессы, внутривенные инъекции, период беременности, оральные контрацептивы, ожирение.
Это заболевание классифицируется на инфекционный тип (после родов, абортов, тифа, операций и при процессах гнойного характера) и асептический (при варикозе, мигрирующем флебите, после травмы и сдавления, при заболеваниях С.С.С.).
Поверхностный тромбофлебит нижних конечностей может протекать в гнойной форме, негнойной, острой, подострой и хронической.
При остром течении заболевания патологический процесс начинается внезапно в сопровождении субфебрилитета. Появляются боли по ходу поражённой вены, усиливающиеся в момент совершения движений конечности. Иногда возникает отёчность. При пальпации обнаруживают плотные, болезненные узлы с гиперемированной над ними кожей. Заболевание может протекать от двух недель до месяца.
Подострое течение характеризуется незначительными отёками и ноющими болями. Температура не поднимается, инфильтраты и уплотнения почти безболезненны, а кожа становится фиолетового оттенка, а иногда даже чёрного. Патологический процесс длится до нескольких месяцев.
Поверхностный тромбофлебит нижних конечностей хронически протекает при варикозе и проявляется утомлениями во время ходьбы. При пальпации прощупывается тяж плотного характера с некоторыми узлами. На поражённых ногах образуется отёчность, спадающая ночью и появляющаяся днём. Длительно протекающий процесс характеризуется трофическими расстройствами. А при неадекватной терапии развиваются осложнения в виде дерматитов, экзем, абсцессов, флегмон, тромбоэмболий соматических органов, сепсиса, ишемических невритов, лимфаденитов.
В диагностировании поверхностного тромбофлебита нижних конечностей не существует определённых затруднений. На основании симптоматической картины выявляют локализацию поражённого участка вены, распространённость, длительность и степень его воспаления. Для подтверждения диагноза применяют некоторые методы обследования, такие как реовазографию, которая определяет состояние вен и их наполнение; доплеграфию и ангиосканирование, позволяющее рассмотреть сосудистую структуру, кровоток, его скорость и диаметр русла сосуда.
Основным методом лечения поверхностного тромбофлебита нижних конечностей считается консервативное, а при его неэффективности прибегают и к оперативному вмешательству. В первом случае применяются препараты антиагрегационного действия (Трентал, Троксевазин, Курантил); противовоспалительного свойства (Ортофен, Реопирин, Ибупрофен, Бутадион); гипосенсибилизирующего (Супрастин, Тавегил); антибиотики, антикоагулянты, эластичные бинты, Гепариновую мазь.
Хирургический метод включает проведение операции по Троянову-Тренделленбургу и кроссэктомию. Радикальным оперативным вмешательством считается флебэктомия, направленная на предупреждение или устранение эмболии, а также первопричины заболевания.
Тромбофлебит во время беременности
Беременность – период, в который женщина наиболее часто подвергается таким заболеваниям, как варикозное расширение вен нижних конечностей и тромбофлебит. Это связано с повышением у них внутриутробного давления и физиологического изменения состава крови. Наибольшую опасность тромбофлебит представляет в первые дни послеродового периода. Так как большая часть осложнений в виде тромбоэмболии возникает именно после родов. Роды – это огромные перегрузки в работе сосудистой системы.
- Во-первых, давление внутри брюшной полости повышается в два-три раза.
- Во-вторых, ребенок, проходя через родовые пути, своей головкой на несколько мгновений пережимает вены таза.
- При этом тонус стенок вен, расположенных на ногах резко снижается и происходит их расширение.
Все это приводит к нарушению естественного кровотока в нижних конечностях и формированию тромбов.
Первые признаки варикоза вен отмечаются обычно во втором триместре беременности, когда будущая мама начинает заметно прибавлять в весе. Сначала это – появление сосудистых звездочек на коже голени, бедер или лодыжек, затем увеличиваются вены и возникают боли. Ноги к вечеру начинают все чаще отекать, иногда возникают судороги.
Как только возникают эти симптомы, необходимо немедленно пройти консультацию у флеболога. Он проведет дуплексное цветное сканирование, с целью обследования состояния кровеносно-сосудистой системы и даст рекомендации, как предупредить развитие более тяжелой формы заболевания и избежать сложного лечения.
В этот период очень важна профилактика тромбофлебита, которая включает следующее:
- С момента появления первых симптомов и до самых родов необходимо носить эластичное компрессионное белье (колготы, чулки). Подобрать его должен врач-флеболог. Так как неправильно подобранное давление (компрессия) может негативно сказаться на состоянии пациентки, вызывать дискомфорт при ношении и т.д.
- Полезно делать лечебную гимнастику для беременных, включающую упражнения для улучшения кровотока в венах нижних конечностей. Двигательная активность не только защищает от застоя крови в ногах, но и способствует дополнительному снабжению кислородом плода.
- Ежедневно, в любую погоду, перед сном надо выходить на небольшую прогулку (минут на 30).
- Необходимо следить, чтобы питание содержало больше продуктов растительного происхождения. Есть их нужно в сыром виде. Особенно полезны арбузы, дыни, ананасы. Они способствуют разбавлению крови, и являются биостимуляторами гемодилюции активного действия.
- Ограничить употребление жидкости, так как в период вынашивания ребенка, наблюдается ее задержка в организме. А это – риск возникновения устойчивого, трудно поддающегося снятию отека.
Тромбофлебит поверхностных вен во время беременности нередко сопровождается сильными болями. Необходимо помнить, что в этот период не рекомендуется прием лекарственных препаратов. Быстро избавить пациентку от дискомфорта, и не дать тромбу внедриться в вены, расположенные в более глубоких слоях поможет веноцентез. Это – прокол пораженного узла с целью удаления тромба. Данный способ является безопасным для плода, так как манипуляция выполняется под местным туменесцентным обезболиванием (обезболивающий препарат вводится под кожу, образуя защитную подушку вокруг оперируемого сосуда).
Причины тромбофлебитов
- Инфекция. Болезнь провоцирует очаг гнойной инфекции возле вены. Это может быть фурункул, трещины между пальцами ног или сепсис. Через ранку в кровяное русло попадают микроорганизмы, которые вызывают воспаление на небольшом участке стенки сосуда. При этом начинают выделяться вещества, приводящие к склеиванию тромбоцитов и образованию тромба.
- Респираторное заболевание. Бактерии или вирусы рассеиваются по организму и попадают в кровяное русло. Если на стенке вены есть дефект, то микроорганизмы прикрепляются к нему и начинают размножаться, вызывая воспаление.
- Внутривенное введение лекарств или катетер, который длительно находится в вене. Ответной реакцией организма на инородные тела является образование вокруг них сгустков крови. Если на игле или катетере оказались микроорганизмы, то они становятся причиной воспаления стенок сосудов.
- Травма: удары при занятиях спортом или в быту, ушибы, ожоги, переломы. При травме отслаивается внутренний эндотелий и обнажается мягкий соединительный слой. К нему легко прикрепляются тромбоциты, а потом и другие клетки крови, образуя тромб. После этого в поврежденной стенке начинается воспаление.
- Осложнения операций, родов. Операция приводит к травме тканей и сосудов. Организм в ответ на это выделяет вещества, предназначенные для свертывания крови, чтобы остановить кровотечение. К тому же после таких процедур активность снижается – человек вынужден лежать в постели. Это приводит к застою крови.
- Опухоли (злокачественные и доброкачественные новообразования). Опухоли могут сдавливать близлежащие сосуды и прорастать в них, нарушая работу вен. А при онкологических заболеваниях изменяется биохимический состав крови и человек очень мало двигается. Это приводит к тому, что тромбоэмболия считается второй по частоте причиной смерти онкологических больных.
- Прием гормональных препаратов или гормональные нарушения. Нарушения гормонального баланса приводят к изменению состава крови и склонности к воспалительным процессам.
- Обезвоживание. Уменьшается объем жидкой части крови, но количество кровяных телец остается прежним. Кровь становится густой, менее разведенной. Это может произойти при неправильном приеме мочегонных препаратов, упорной рвоте или поносе.
- Наследственная предрасположенность к сгущению крови (коагулопатия, тромбофилия). При этих наследственных заболеваниях в крови человека избыток тромбоцитов. Их функция – обеспечить остановку крови при кровотечении. Но когда их слишком много, то тромбоциты склеиваются и образуют сгусток. Стенка сосуда на месте его прикрепления разрастается и воспаляется.
- Замедление тока крови. Такое случается при малоподвижном образе жизни. Считается, что если 3 дня подряд провести без движения (после инсульта, операции), то значительно повышается риск застоя крови в сосудах ног и появления сгустков крови в поверхностных венах.
- Ожирение и лишний вес. У людей с лишним весом снижается иммунитет и нарушается кровообращение, сосуды сдавливаются жировой тканью и в них появляются атеросклеротические бляшки. В результате часто возникают воспаления, как на коже, так и в стенках сосудов.
- Неправильный ток крови. Образуются завихрения, похожие на маленькие водовороты. Это происходит там, где кровь под напором проходит через суженый участок вены, к стенке которой прикреплены атеросклеротические бляшки. Часто в таких местах клетки крови скапливаются и склеиваются между собой.
- Варикозное расширение вен. Приводит к тому, что вена становится расширенной и извилистой. В некоторых ее участках кровь циркулирует плохо и застаивается, на этом месте образуется тромб. Он приклеивается к стенке сосуда. Из него в интиму проникают составляющие крови, что приводит к воспалению.
Хирургическое лечение тромбоза глубоких вен
Хирургическое лечение показано в том случае, когда у пациента с глубоким тромбозом есть противопоказания для приема антикоагулянтов: перенесенный геморрагический инсульт, тяжелая травма, восстановительный период после операции.
Фильтр, установленный в полой вене, отлавливает оторвавшиеся кусочки тромба и не дает им проникнуть к сердцу и легким
В качестве альтернативы предлагается установка особого фильтра в нижнюю полую вену (эта вена собирает кровь от обеих ног). В случае отрыва тромба фильтр задержит его и не даст подняться до сердца и легких. Подобные фильтры действительно являются эффективными средствами профилактики тромбоэмболии легочной артерии, однако они также могут стать причиной образования новых тромбов.
Другое показание к хирургическому вмешательству – состояние, называемое Phlegmasia Cerulea Dolens или синяя флегмазия (флебит синий болевой). Крупный тромб перекрывает просвет подвздошной или бедренной вены, в результате чего развивается ишемия нижней конечности. Кожные покровы становятся синюшными или бледными, все это сопровождается болью. Это состояние обратимое, но если не оказать помощь, то развивается венозная гангрена. Хирургическое удаление тромба с последующей антикоагулянтной терапией спасает конечность от ампутации.
Помощь сосудистого хирурга может также понадобиться при диагностировании синдром Мея-Тернера. Данная патология заключается в сужении левой подвздошной вены в результате ее сдавления между поясничным позвонком и правой позвоночной артерией. Почему и как развивается этот синдром до конца не ясно. Принято считать, что вследствие давления со стороны пульсирующей артерии стенки вены гипертрофируются, изменяются свойства эндотелия и на нем образуются тромбы. Синдрому Мея-Тернера наиболее подвержены женщины в возрасте от 20 до 40 лет, чаще всего он развивается после беременности или продолжительной иммобилизации. Проявляется отеком и необъяснимыми болями, локализующимися в левом бедре и голени. На УЗИ видны признаки тромбоза левой подвздошной вены. Лечится с помощью антикоагулянтов. Тромбы могут растворяться посредством направленного введения препаратов через сосудистый катетер. Хирургическое лечение заключается в ведении в суженное место вены стента – особого каркаса, который препятствует дальнейшему сужению венозного просвета.
Питание и диета
Питание при тромбофлебите не накладывает строгих запретов. Но придется соблюдать некоторые правила. В меню должны быть продукты укрепляющие стенку сосудов и препятствующие свертыванию крови:
- лук и чеснок;
- разнообразные овощи: помидоры, морковь, свекла;
- орехи и сухофрукты: инжир, курага, изюм;
- рыба и морепродукты;
- морская капуста;
- кисломолочные продукты: творог, кефир, йогурт;
- злаки: любые крупы и пророщенные зерна;
- ягоды: клюква, брусника, виноград, облепиха;
- бахчевые: арбузы, дыни;
- растительные масла: льняное, оливковое;
- специи: имбирь, корица, красный стручковый перец.
Ограничите потребление продуктов, которые вредят сосудам или повышают свертываемость крови:
- животных жиров: сала, сливочного масла;
- крепкого кофе;
- мяса, особенно в жареном и копченом виде (мясные блюда можно есть 2-3 раза в неделю);
- крепких мясных бульонов;
- маринованных блюд;
- бобовых: фасоли, гороха;
- бананов, шиповника и черной смородины;
- выпечки, сдобы, кондитерских изделий;
- алкогольных напитков.
Избегайте продуктов содержащих витамин К, который принимает участие в свертывании крови, это:
- шпинат;
- брокколи;
- свиная и говяжья печень;
- зеленая листовая капуста;
- кресс-салат.
Диета при тромбозе вен
Диетическое питание при тромбозе направлено на достижение 3-х целей:
- снижение веса;
- укрепление стенки сосудов;
- снижение вязкости крови.
ряд рекомендаций
- Выпивайте минимум 2 литра жидкости в день.
- Употребляйте растительную клетчатку: овощи, фрукты, отруби.
- Включите в пищу продукты, богатые антиоксидантами, для защиты внутренней оболочки сосудов:
- витамин С: шиповник, черная смородина, сладкий перец, белокочанная капуста, облепиха, шпинат, чеснок, цитрусовые, укроп, петрушка.
- витамин Е: проросшие зерна пшеницы, семена подсолнечника, авокадо, орехи, печень, листья мяты, спаржа, отруби, капуста брокколи, горох, фасоль, кукурузное и оливковое масло, рыбий жир и жирные сорта рыбы.
- бета-каротин: кедровые орехи, ананасы, морковь, щавель, зелень, говяжья печень, арбузы.
- Флавоноиды укрепляют сердце и стенку сосудов, повышают их тонус и устраняют застой крови. К ним относятся:
- рутин или витамин Р: шпинат, клубника, ежевика, абрикосы, малина, гречка, грецкие орехи, капуста, салат, помидоры, виноград, зеленые листья чая, рута.
- гесперидин: мандарины, шиповник, ежевика.
- Медь необходима для синтеза эластина, укрепляющего стенки сосудов. Ее много в говяжьей печени и морепродуктах: кальмарах, креветках, крабах, мидиях.
- Особенно полезны для разжижения крови лук, чеснок, имбирь, вишня, клюква и черника.
Ряд продуктов придется ограничить:
- Животные жиры. Их много в колбасе, сосисках, сливочном масле, яичнице, коже домашней птицы, утке и в свином сале.
- Сливки, концентрированное молоко, жирные сыры, сметана.
- Кондитерские изделия: торты с масляным кремом, пирожные, бисквиты, шоколадные конфеты и ириски, сливочное мороженое.
- Блюда, приготовленные во фритюре: чипсы, картофель фри.
- Кофе, шоколад.
- Майонез, соусы на сливках.
- Алкоголь.
Методы лечения тромбофлебита
Лечение тромбофлебита поверхностных вен
В этом случае специалист может рекомендовать лечение в амбулаторных условиях. В список рекомендаций могут входить препараты:
- оказывающие противовоспалительное действие (нестероидные противовоспалительные средства например: Нимесил, Ибупрофен, Диклофенак, Найз и пр.);
- местные средства (компрессы и мази);
- методы компрессионного воздействия (эластичные бинты или компрессионный трикотаж и пр.);
- флеботонические средства (Детралекс, Флебодия, Антистакс, Вазокет и пр.).
При тромбофлебите поверхностных вен пациент редко нуждается в госпитализации и, при правильном лечении, а также тщательном соблюдении врачебных рекомендаций обычно быстро наступает облегчение.
При прогрессировании поверхностного тромбофлебита (роста границы тромба) может потребоваться хирургическая профилактика тромбоэмболии (отрыва и миграции тромботических масс в сосуды легких) и распространения тромбоза на систему глубоких вен. Оперативное вмешательство в таком случае выполняется по срочным показаниям и чаще всего заключается в перевязке тромбированной поверхностной вены (большой или малой подкожной вены) в месте её впадения в систему глубоких вен и, при такой возможности, удалении варикозных (тромбированных и нетромбированных) вен.
1. Лекарственная терапия
Инъекции разжижающих кровь препаратов — антикоагулянтов (гепарин или его современные аналоги: клексан, фраксипарин, фрагмин). После терапии гепарином может быть назначен длительный прием таблетированной формы другого разжижающего кровь препарата — варфарина. Лечение антикоагулянтами проводится с целью предотвращения роста тромба и профилактики рецидива венозного тромбоза.
Если доктор назначил вам варфарин, строго следуйте рекомендациям по приему препарата и контролю за свертыванием крови.
Варфарин — сильное лекарственное средство, которое может вызвать ряд опасных побочных эффектов в случае несоблюдения врачебных рекомендаций.
2. Компрессионная терапия
Применение эластичных бинтов и подобора индивидуально компрессионного трикотажа — один из основных инструментов лечебного воздействия, а также профилактики при тромбозе глубоких вен. Проконсультируйтесь у специалиста о возможных, в вашем случае, методах компрессионной терапии.
3. Имплантация кава-фильтра
В некоторых случаях, особенно при наличии противопоказаний к разжижающим кровь препаратам или их неэффективности, приспособление кава-фильтр может быть установлено в главной вене тела пациента (нижней полой) для предотвращения миграции оторвавшихся фрагментов тромбов из вен нижних конечностей в сосуды легких. Кава-фильтр действует как ловушка для оторвавшихся тромбов. Фильтр может быть установлен на определенный период времени (3-4 недели) или постоянно. Эта процедура чаще всего выполняется под местной анестезией и не требует длительного пребывания пациента в стационаре.
4. Хирургическое лечение
Тромбэктомия, венозная ангиопластика и венозное шунтирование.
В некоторых случаях может потребоваться выполнение хирургического вмешательства направленного на удаление тромботических масс крупных венозных стволов (тромбэктомия) в области нижних конечностей, таза или живота. Для лечения длительно существующей закупорки иногда выполняется шунтирование или малотравматичное вмешательство (стентирование) пораженного сегмента магистральной вены.
Объем и характер оперативного вмешательства при тромбозе глубоких вен определяется сосудистым хирургом индивидуально.
5. Тромболизис
Растворение тромботических масс с помощью особых препаратов —тромболитиков (урокиназа, актилизе и пр.). Эта процедура может быть выполнена только на ранних стадиях заболевания и имеет ряд особых противопоказаний.
Причины возникновения
Их довольно много: начиная от банального лишнего веса, заканчивая системными заболеваниями, такими как артрит или васкулит. При всех состояниях усиливается работа системы кровосвертывания, которая дополняется другими факторами, характерными для каждой патологии.
Нарушение обмена веществ – ожирение и сахарный диабет
Оба состояния провоцируют увеличение густоты крови. При диабете в организме избыточно вырабатываются фибриноген и фибрин – два вида белков, которые «склеивают» красные кровяные тельца в сгусток. Ожирение становится фактором избыточной выработки лептина – гормона, который активно склеивает тромбоциты.
Любые травмы
Здесь играют роль сразу несколько факторов:
- Травмирование стенки вены (80 % случаев), которое усиливает свертываемость крови.
- Гипсовая повязка при переломах и/или постельный режим провоцируют торможение кровотока и, как следствие, увеличение вероятности закрепления кровяного сгустка на венозной стенке.
Варикозное расширение вен ног и инфекции
Ввиду плохого кровотока клетки крови в растянутых венах нижних конечностей начинают слипаться. Если больной не обращается к врачу, ситуация быстро выходит из-под контроля.
Различные инфекции – паротит, ангина, сепсис, пневмония – также провоцируют появление тромбоза. Бактериям и вирусам свойственно негативно влиять на стенки кровеносных сосудов, к которым относятся и вены. Из-за образовавшихся микроповреждений усиливается выработка тромбина.
Аллергия и системные заболевания
Иммунопатологический процесс, выражающийся в избыточной чувствительности к определенным веществам-аллергенам, часто становится спусковым фактором для образования тромбов. Если дополнительно присоединяется травма либо нарушение обмена веществ, процесс образования тромбина многократно ускоряется.
Системные заболевания – красная волчанка, артрит, васкулит, антифосфолипидный синдром – также провоцируют ускоренное образование тромбоцитов.
Заболевания крови и сердечно-сосудистой системы
К вызывающим образование тромбов болезням относятся:
- Эритремия, или хронический лейкоз, – тяжелое состояние, характеризующееся многократным увеличением красных кровяных телец.
- Тромбофилия – заболевание крови, при котором происходит увеличение количества тромбоцитов.
- Болезни сердца – ишемия, атеросклероз, аритмия, гипертония – ослабляют кровоток, вызывают застой крови в венах нижних конечностей.
- При атеросклерозе процесс формирования «пробок», закупоривающих просвет сосуда, многократно ускоряется, потому что клетки крови оседают сверху бляшек, которые уже частично перекрывают вену.
Болезни органов дыхания и рак
К вызывающим образование тромбов болезням относятся:
- Бронхиальная астма и почти всегда ее сопровождающий хронический обструктивный бронхит часто становятся причиной тромбоза вен нижних конечностей. При этих заболеваниях сердечная мышца в течение длительного времени недополучает кислород и питание, что провоцирует развитие сердечных заболеваний. Они в свою очередь приводят к ослаблению тока крови и ее застою в венах.
- Злокачественные новообразования провоцируют активизацию тромбоцитов. Если больной проходит химиотерапию, ситуация ухудшается тем, что этот процесс запускает усиленную работу системы свертывания крови.
Другие факторы
Кроме серьезных заболеваний, человек сам может провоцировать нарушение венозного кровотока, тем самым попадая в группу риска. Сюда относятся заядлые курильщики, любители вести ленивый образ жизни, а также женщины, использующие оральные контрацептивы. Также велика опасность заболеть тромбозом, если:
- Регулярно принимаются мочегонные.
- В сутки выпивается мало воды. Норма 1,5 – 2 л, если нет противопоказаний.
- Используется слишком плотная одежда и носки с тугой резинкой.
- Возраст перешел полувековой рубеж.
Этиология: причины и условия развития тромбофлебита
До средины прошлого века образование тромбов внутри сосудов было абсолютной загадкой. Почему, та же самая кровь, в одних случаях бежит по сосудам беспрепятственно, в других – закупоривает сгустками их просвет?
Знаменитый немецкий врач, Рудольф Вихров, работая в берлинской клинике Шарите, занимался изучением различных механизмов, влияющих на изменение структуры форменных элементов плазмы и выявление предпосылок к развитию тромбозов.
Он выделил основные составляющие развития болезни, оставшиеся в практике современной медицины под определением триединства Вихрова (Trias) Его составляющая обусловлена:
1. Изменением сосудистой структуры, непосредственно внутренней выстилки сосудов
Немаловажным фактором являются любые деструктивные изменения внутренней сосудистой оболочки, включающие травматическое воздействие. Было замечено, что скопление кровяных сгустков всегда происходит в зонах явных структурных изменений в сосудистых стенках. Изначально гладкая, здоровая поверхность эндотелия приобретает шершавость в болезненных и поврежденных местах.
- воспаление венозных стенок (флебит);
- воспалительные реакции, поражающие артерии (артериит);
- воспалительные процессы в сердечной структуре (эндокардит).
Способствуют деструктивным изменениям эпителиального внутрисосудистого слоя, микроорганизмы различных инфекций. Вследствие попадания огромной токсической массы в плазму крови, резко повышается возможность формирования тромбов, что вполне может стать причиной тромбофлебита
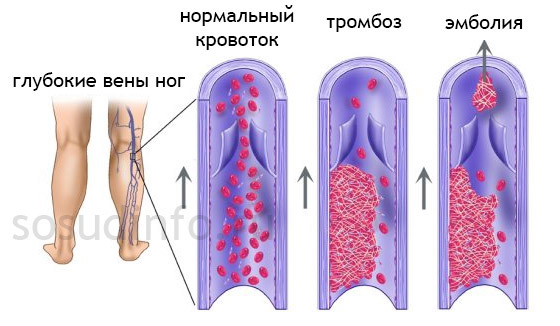
развитие тромбофлебита, фото
2. Изменение скорости кровотока
Доктором Вихровым было установлено: самые частые места в сосудистых руслах, где образуются сгустки – зоны неравномерного течения плазмы крови и изменение ее скорости. К примеру, течение в центральной части просвета – быстрое, а по краям сосуда ход замедляется, образуя завихрения.
Такая особенность кровотока характерна в местах суженых, либо расширенных зонах сосудистого русла. Что может быть следствием аневризмы или варикоза. Наиболее предрасположены к образованию тромбозов – места сосудистых разветвлений, где завихрения потока крови частое явление.
Нарушению скорости кровотока способствуют:
- травмы нижних конечностей, вследствие которых накладываются сдавливающие мягкие или гипсовые повязки;
- длительная обездвиженность конечностей;
- застой крови при сердечных патологиях, обусловленных несостоятельностью перекачки полного объема крови;
- системные и сосудистые заболевания, влияющие на процесс кровотока.
3. Гипервискозный синдром (густая кровь)
Еще одной причиной тромбофлебита нижних конечностей Вихров назвал «густую кровь». Сегодня такого термина в медицине нет, говорится об уровне ее вязкости. Эталонных нормативов не существует, у каждого из нас, уровень вязкости разный. Но, бывают обстоятельства, когда у одного пациента вязкость плазмы крови на разных сосудистых участках разный.
Основная причина тромбофлебита – аномальная потеря жидкости, обусловленная недостаточным поступления или избыточным выделением: сильная потливость, большие нагрузки, вызывающие жажду, или заболевания в сопровождении жара. Кроме того, на развитие тромбофлебита влияют показатели плазменных факторов противосвертывающей и свертывающей системы.
При совершенно идентичных обстоятельствах, уровень гиперкоагуляции (свертываемости) может показывать разные показатели – очень высокие, повышенные или пониженные, каждый конкретный случай обусловлен – особенными свойствами кроветворения (гемопоэза), обменными процессами, недостатком специфического протеина, затягивающего процесс свертывания плазмы (иногда, это врожденный дефект).
Частая причина развития тромбофлебита, кровь с нарушением гемостаза (растворение тромбов). Нарушению функции гемостаза способствуют:
- инфекционные заболевания;
- гормональные дисфункции;
- онкологические заболевания.






Добавить комментарий